
40歳以上の男性の
約6割がぽっこりお腹!?
腹囲(おへその位置で測るお腹まわりのサイズ)は、健康管理を行なううえで重要な数値の一つ。労働安全衛生法に基づく一般健康診断では、身長や体重とともに腹囲が診断項目に盛り込まれています。また、詳しくは後述しますが、メタボリックシンドロームの診断基準のなかにも「男性85cm・女性90cm以上」という項目が挙げられています※。
- ※ 厚生労働省 e-ヘルスネット「メタボリックシンドロームの診断基準」
厚生労働省の国民健康・栄養調査によると、日本人は加齢とともに腹囲が増加する傾向にあります(表1参照)。特に男性が顕著で、2019年の調査結果では、腹囲85cm以上の男性は20代では33.9%、30代では45.0%だったのに対し、40代になると58.7%、50代では61.1%と、なんと約6割が基準値超え。一方、女性で基準値の90cmを超えている割合は、40代で11.1%、50代で16.2%と、男性に比べるとかなり低いことが分かります。
年齢階級別・男女別
腹囲がメタボ基準値を超えている人の割合
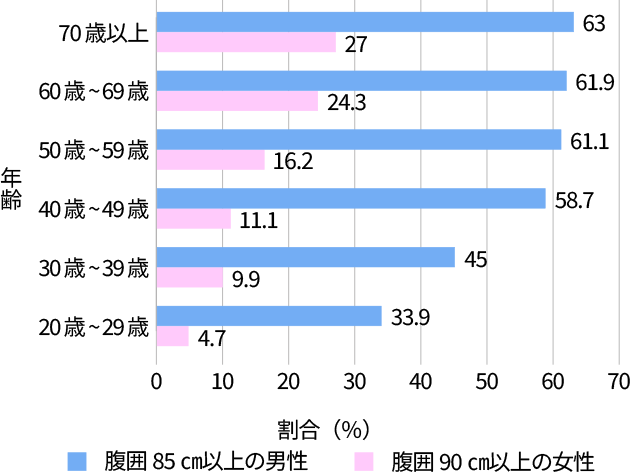
(表1)厚生労働省 「国民健康・栄養調査(2019年)」より作成
腹囲85cm以上の男性は
生活習慣病黄信号!
腹囲が男性85cm・女性90cm以上であり、なおかつ血圧・血糖・脂質の3つのうち二つ以上が基準値を超える場合、日本ではメタボリックシンドローム(メタボ)と診断され、この状態は、心臓病や脳卒中になりやすい状態とされています※1※2。
また、この基準値は日本肥満学会が定める「内臓脂肪型肥満」の基準値(男女ともに内臓脂肪面積100㎠以上)に相当し、内臓脂肪型肥満も心臓病や脳卒中につながる高血圧や脂質異常症の発症リスクが高いことが指摘されています※1※3。
腹囲の基準値を超えていても、必ずしもメタボリックシンドロームと診断されるわけではありませんが、「生活習慣病の黄信号が灯った状態」といえるでしょう。
- ※1 厚生労働省 e-ヘルスネット「メタボリックシンドロームの判断基準」
- ※2 厚生労働省 e-ヘルスネット「メタボリックシンドローム(メタボ)とは?」
- ※3 厚生労働省 e-ヘルスネット「肥満と健康」
ぽっこりお腹は予防・改善が大切
健康なときから万一への備えまで
サポートしてくれる保険を検討してみませんか?
何かと多忙なミドル世代は、日常的な健康管理が二の次になりがち。知らずしらずのうちになりやすいぽっこりお腹や生活習慣病を予防・改善し、人生100年時代を元気に過ごすためにも、定期的に健康診断を受けることが重要です。明治安田では、日ごろからあなたの健康をサポートしつつ、もしものときの健康リスクにも備えられる保険をご用意しています。より安心できる将来のために、備えてみてはいかがでしょうか。

ぽっこりお腹になる原因は、一つではありません。ここでは、その主なものをご紹介します。
正体その1脂肪
分類法によって多少異なりますが、体に蓄積される脂肪は「内臓脂肪」「皮下脂肪」「異所性脂肪」「中性脂肪」の4種類。いずれも過剰に蓄積するとぽっこりお腹の原因になりえます。
内臓脂肪
胃や腸などの内臓のまわりに付いた脂肪のこと。内臓脂肪が過剰に蓄積した状態が、先に述べた内臓脂肪型肥満です。
皮下脂肪
皮膚の下に付いた脂肪のことです。下腹やお尻、太ももなどに脂肪が蓄積します。
異所性脂肪
本来、脂肪が蓄積されないはずの部位に付いた脂肪です。肝臓に脂肪が付く「脂肪肝」もその一種で、放置すると肝炎や肝硬変を引き起こす可能性があります※。
- ※ 厚生労働省 e-ヘルスネット「脂肪肝」
中性脂肪
主に血管のなかに存在する脂肪。基準値を超えないよう注意が必要です。
正体その2便やガス
腸内環境の悪化などが引き金となり、便やガスが溜まることで下腹部が張ってくることも。放置すると悪化する可能性があります。
正体その3病変
何らかの病気によって、お腹がぽっこりと出てくることがあります。体重が増加しないのにお腹がぽっこりしている場合は、すぐにかかりつけ医の診察を受けてください。

日本人男性は、40歳以上では2人に1人が内臓脂肪型肥満だと言われています※。そこで、忙しいミドル世代でもできる内臓脂肪型肥満の予防・改善策をご紹介します。
- ※ 厚生労働省 e-健康づくりネット「肥満予防(男性編)」
まずは対策ポイントの優先順位を理解する
セルフケアで内臓脂肪を減らしていくことはもちろん可能ですが、その大前提としてまず理解しなければいけないのが、対策ポイントの優先順位。すなわちそれは「1に総カロリー、2にPFC(たんぱく質・脂質・炭水化物)バランス、3に食事の質」です。
総カロリー
脂肪を減らしてぽっこりお腹を改善するには、摂取する総カロリーを自分の基礎代謝にあわせることが第一歩。基礎代謝は、体組成計で簡単に測れます。なお、成果を急いで総カロリーを基礎代謝以下にするのは、栄養不足などに陥る危険があるのでおすすめできません。
PFC(たんぱく質・脂質・炭水化物)バランス
健康維持や体重管理において、栄養素摂取のPFCバランスが重要です。厚生労働省の「日本人の食事摂取基準」によると、成人の理想的なPFCバランスは、たんぱく質13~20%、脂質20~30%、炭水化物50~65%※となっています。特定の食品ばかり食べたり、逆に避けたりしていると、PFCバランスが崩れてしまいます。
- ※ 厚生労働省「日本人の食事摂取基準(2020年版)」
食事の質
もちろん、何をどう食べるかという食事の質も大事です。何かと忙しいミドル世代が手軽に実践できる具体的な食べ方については次にご紹介しますが、あくまでも総カロリーやPFCバランスを踏まえたうえでのことというのを、ぜひ留意してください。
ちょっとした工夫で食事の質を高める
仕事に人付き合いにと忙しい毎日を送るミドル世代は、健康に良くないと思いつつ、外食やコンビニ食に頼ったり、アルコールを飲んだりする機会は少なくないでしょう。でも、ちょっとした工夫で、そんな食事の質を高めることができます。
外食

ランチのお店選びは、比較的カロリーを抑えやすい和食店がおすすめ。メニューは、主食とおかずでいろいろな食材が使われ、PFCバランスの良い「定食」を選びましょう。ご飯の大盛りやおかわりは我慢。揚げ物もできるだけ控えたいところです。ちなみに、そばやうどんに揚げ物をトッピングするときは要注意!少しでも健康的に……と野菜系の天ぷらなどを選びがちですが、実は野菜系の揚げ物は炭水化物が多めなことも。海老天や鳥天など肉魚系のほうが、たんぱく質がしっかり摂れてカロリーはあまり変わらない※のでおすすめです。
- ※ 文部科学省「日本食品標準成分表(八訂)増補2023年」
コンビニ食

コンビニ食でよくあるのが「おにぎり2個と野菜ジュース」のような組み合わせ。脂質が少なめで一見ヘルシーですが、実は炭水化物過多になっています。PFCバランスの観点からは、おにぎり1個とホットスナックのチキンのほうがベター※。これにサラダを加えれば、ビタミンやミネラルも摂れてなお良しです。飲み物が欲しいなら、無糖のお茶かインスタント味噌汁を。
- ※ 文部科学省「日本食品標準成分表(八訂)増補2023年」、消費者庁「栄養成分表示を活用しよう」などをもとに計算
間食

夕食のドカ食い防止のために午後3時ごろに軽食を摂るのは、ぽっこりお腹予防に有効です。砂糖やバター、クリームなどをたっぷり使う洋菓子はカロリー高めなので、食べるなら総カロリーを意識して量を調節しましょう。フルーツは、ビタミンやミネラルが摂れるのでおすすめ。リンゴなら半分、ミカンなら1~2個が目安です。
飲酒

お酒を飲むなら、ビールや日本酒などの醸造酒より、焼酎やウイスキーなどの蒸留酒のほうが糖質を含まない分ベターです。ただし、アルコールにもカロリーがあるので(1gあたり7.1kcal)※、度数の高いお酒は必然的にカロリーが増えます。水割りやソーダ割りなどでカロリーを減らす工夫をすると良いでしょう。また、油断できないのはおつまみのカロリーや糖質。高たんぱく質・低脂質なメニューを意識して選びましょう。枝豆、タコとワカメの酢の物、マグロの山かけなどがおすすめです。
- ※ 厚生労働省 e-ヘルスネット「アルコールのエネルギー(カロリー)」
食物繊維と発酵食品で腸内環境を整える
腸内環境が悪化して善玉菌が減ると、便やガスでお腹が張ったり、代謝がうまくいかず太りやすくなることがあります。善玉菌を増やすには、食物繊維と乳酸菌をはじめとする発酵食品を積極的に摂る※1※2と良いでしょう。
食物繊維が豊富な食材※3
水溶性食物繊維

こんにゃく、らっきょう、押麦、きなこ、ごぼう、大豆、ごま など
不溶性食物繊維

おから、まいたけ、豆類、干し柿、アーモンド、なつめ など
発酵食品

納豆、ヨーグルト、キムチ、ぬか漬け、鰹節、味噌、醤油、酢、甘酒 など
- ※1 厚生労働省 e-ヘルスネット「食物繊維の必要性と健康」
- ※2 厚生労働省 e-ヘルスネット「乳酸菌」
- ※3 文部科学省「日本食品標準成分表(八訂)増補2023年」
すきま時間にちょいトレをする
ぽっこりお腹の解消には、運動も大事な要素。特におすすめなのが、椅子を使って立ち座りをする運動。場所を取らず道具も不要で、職場の休憩時間や帰宅後の自宅でもできる、忙しいミドル世代にぴったりのトレーニングです。
すきま時間にできるトレーニング
1
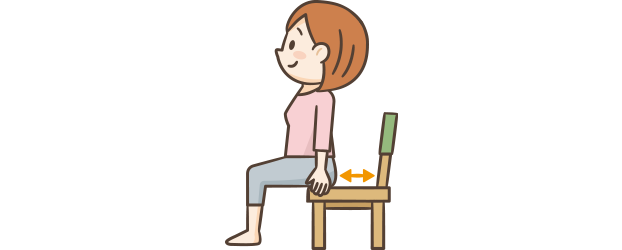
椅子から立ち上がる前に少し浅く座り直す。
足は肩幅に開く。
2

背筋を伸ばして体を前傾させ、お尻を上げる。
3
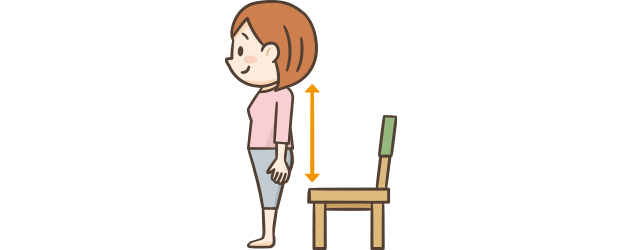
ゆっくりと立ち上がる。
- ※座るときは逆の動作を行ないます
普段の立ち座りでこの動作を意識しましょう。時間があるときは10回程度行ない、慣れてきたら回数を増やしていきましょう。

現在、40歳から75歳未満の方を対象に、メタボリックシンドロームに着目した特定健康診査(特定検診)および特定保健指導が年1回行なわれています※。しかし、年に1回の特定検診だけでなく、普段から気を付けていたいもの。その際の指標となるのがBMI(Body Mass Index)です。
- ※ 政府広報オンライン「生活習慣病とは?予防と早期発見のために定期的な受診を!」
BMIは、体格を表す国際的な指数で、日本肥満学会ではBMI25以上を肥満としています※。BMI算出機能付きの体組成計を使えばすぐ分かるので、定期的にチェックしましょう。また、一般健康診断などで血液検査をしたときには、肝臓機能を示すAST、ALT、γ-GTPなどの値の変化に注目しましょう。基準値内でも、年々数値が良くないほうに傾いているようなら要注意です。
- ※ 厚生労働省 e-ヘルスネット「BMI」

年齢を重ねれば少しずつ体型は変っていくものですが、それは体からの「そろそろ気を付けて!」のサイン。ウエストサイズが大きくなってきたら、生活習慣を振り返ったり、健康診断結果を見返すなどして、自分の体の状態をチェックしましょう。ぽっこりお腹の正体を見つけ、早めに対策していくことで、健康寿命の延伸も期待できます。
ぽっこりお腹対策の第一歩は、自分の基礎代謝を知ること。そして、「1に総カロリー、2にPFCバランス、3に食事の質」という優先順位をお忘れなく。成果を急いで無茶をしたり、目新しいメソッドをあれこれ試したりしても、人間の体があっという間に変化することはありません。一生付き合う自分の体ですから、基本を押さえて、無理なく着実な健康づくりをしてください。

監修
薗田憲司
監修薗田憲司
日本内科学会 糖尿病内科認定医。日本糖尿病学会 糖尿病専門医。そのだ内科糖尿病・甲状腺クリニック 渋谷駅道玄坂院院長。日本医科大学卒業後、東京臨海病院にて初期研修、東京都済生会中央病院勤務。年間4,000件以上の外来を担当。糖尿病患者の父を持ち、自身も学生のころより食事改善を実践。多くの糖尿病患者やダイエットに悩む人に役立つ情報を発信したいとの思いからInstagramで情報発信を始め、フォロワー数11万人超。ダイエットや血糖値に悩む人を救う医師「血糖おじさん」の通称でさまざまなメディアで親しまれている。
- ※本記事は、2024年12月時点の内容です。
- ※本記事は、当社が薗田憲司様に監修を依頼して掲載しています。
- ※本記事は、監修者の知識や経験を踏まえて執筆しています。
ぽっこりお腹は予防・改善が大切
健康なときから万一への備えまで
サポートしてくれる保険を検討してみませんか?
何かと多忙なミドル世代は、日常的な健康管理が二の次になりがち。知らずしらずのうちになりやすいぽっこりお腹や生活習慣病を予防・改善し、人生100年時代を元気に過ごすためにも、定期的に健康診断を受けることが重要です。明治安田では、日ごろからあなたの健康をサポートしつつ、もしものときの健康リスクにも備えられる保険をご用意しています。より安心できる将来のために、備えてみてはいかがでしょうか。



![万一を支える、健康を応援する ベストスタイル健康キャッシュバック[5年ごと配当付組立総合保障保険]](../assets/imgs/health/health21/tsumitate_logo-01_sp.png)




![万一を支える、健康を応援する ベストスタイル 健康キャッシュバック [5年ごと配当付組立総合保障保険]](../assets/imgs/common/recommend/product_bnr_beststyle_02.png)



